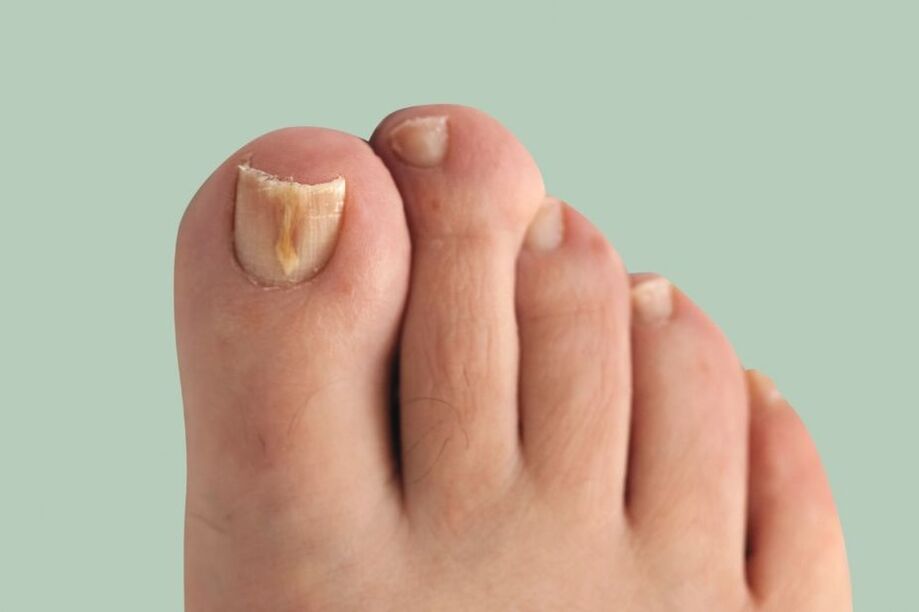
Onychomycose(nagelschimmel) is een schimmelinfectie van de nagelplaat en de omliggende structuren: nagelplooien, matrix (groeigedeelte van de nagel) en nagelbed. Het manifesteert zich als vervorming en verdikking van de nagels, een verandering in hun kleur - de nagels worden wit of geel.
Deze ziekte komt vrij vaak voor. Volgens sommige gegevens bedraagt de prevalentie van onychomycose bij Europeanen 10-12%, wat hoger is dan de bekende indicatoren van het voorgaande decennium. Het komt 1, 5 keer vaker voor bij mannen, maar ze gaan 2 keer minder vaak naar de dokter dan vrouwen. Ouderen worden vaker ziek, kinderen zeer zelden.
Het grootste probleem bij de behandeling van de ziekte is dat patiënten lang nadat de eerste symptomen optreden naar een dermatoloog gaan. Hierdoor bestrijkt de pathologische schimmel een groot gebied en wordt de behandeling uitgesteld.
Pathogene schimmels kunnen alleen worden overgedragen door een ziek persoon. Heel vaak komt schimmelinfectie binnen het gezin voor, omdat de bron niet op tijd wordt geïdentificeerd en er geen adequate preventieve maatregelen worden genomen.
Oorzaken van de ziekte:meestal direct contact met de patiënt of met de voorwerpen die hij gebruikt (schoenen, kleding, badmatten, washandjes, manicure-accessoires). Besmettingen komen vaak voor bij het bezoeken van sportscholen, baden, sauna's en zwembaden.
De ontwikkeling van de ziekte wordt vergemakkelijkt door microdamages - scheuren in de interdigitale plooien die optreden als gevolg van schuren, overmatig zweten, droge huid, slechte droging na waterprocedures en platvoeten.
Nagelmycosen kunnen ook optreden in de aanwezigheid van bijkomende ziekten van het endocriene systeem (diabetes mellitus, obesitas, hypothyreoïdie), vaatziekten van de ledematen (veneuze insufficiëntie, lymfostase), immuunstoornissen, evenals bij het gebruik van antibiotica, corticosteroïden en cytostatische medicijnen. Als gevolg van de bovengenoemde ziekten wordt de bloedmicrocirculatie in het nagelgebied verstoord en wordt de natuurlijke immuniteit verminderd, wat bijdraagt aan de ontwikkeling van secundaire infecties.
Onychomycose wordt veroorzaakt door de volgende soorten schimmels:
- dermatofyt;
- gistachtige schimmels van het geslacht Candida;
- schimmel schimmels.
Afhankelijk van het type ziekteverwekker treden de penetratie van de schimmelinfectie en het ziektebeeld anders op, dus de benaderingen van de therapie verschillen ook.
Teennagels worden 10 keer vaker aangetast door schimmels dan vingernagels. In de meeste gevallen wordt de schimmel veroorzaakt door dermatofyten (bijvoorbeeld Trichophyton rubrum). De overige gevallen worden meestal veroorzaakt door niet-dermatofytische schimmels (Aspergillus, Scopulariopsis, Fusarium).
Als u soortgelijke symptomen opmerkt, raadpleeg dan uw arts. Gebruik geen zelfmedicatie - het is gevaarlijk voor uw gezondheid!
Naast nagelschimmel kan zich ook voetschimmel ontwikkelen. Mycose van de voeten (dermatofytose, Tinea pedis) is een ziekte van de huid van de voeten, die wordt veroorzaakt door pathogene of opportunistische schimmels. Huidveranderingen op de voeten worden gekenmerkt door peeling, wat gepaard gaat met jeuk. Bij ernstige laesies verschijnen er, tegen de achtergrond van een rode en gezwollen huid, erosies en diepe scheuren op de voetzolen en in de ruimtes tussen de tenen, die gepaard gaan met pijn en het lopen bemoeilijken.
De opkomst van moderne antischimmelmedicijnen heeft de epidemiologische situatie verbeterd, maar mycose van de voeten blijft nog steeds een van de belangrijkste problemen in de dermatovenerologie. Het gebruik van sommige geneesmiddelen is beperkt bij ouderen en patiënten met chronische ziekten.
Routes van infectie
Het risico om besmet te raken met schimmels is vooral groot op openbare plaatsen met een hoge luchtvochtigheid. Dit zijn sauna's, zwembaden, sportscholen, openbare baden, enz. De meest voorkomende infectieroutes:
- direct contact met een besmette persoon. Hier verplaatst de schimmel zich van zijn leefgebied naar gezonde gebieden en veroorzaakt daarbij een infectie;
- huishoudelijke manier. In dit geval vindt infectie plaats bij het gebruik van de persoonlijke bezittingen van de patiënt: schoenen, artikelen voor persoonlijke hygiëne, enz.
Risicofactoren
De incidentie van onychomycose neemt toe op de leeftijd van 60 jaar. Op dit moment is de kans op het ontwikkelen van een dergelijke infectie 60%, wat wordt verklaard door een vertraging van de stofwisseling, vooral in de distale (afgelegen) delen van het lichaam, namelijk de vingers en tenen.
Andere risicofactoren voor het ontwikkelen van nagelschimmel zijn onder meer:
- suikerziekte;
- spataderen;
- verwondingen aan nagels en aangrenzende weefsels;
- HIV en andere immunodeficiëntieaandoeningen;
- langdurig gebruik van antibiotica;
- verzwakt immuunsysteem;
- vaat- en huidziekten, dermatitis, luieruitslag;
- stoornissen in de bloedtoevoer naar de ledematen;
- onvoldoende hygiëne.
Symptomen van onychomycose (nagelschimmel)
Hoe langer de ziekte duurt, hoe duidelijker de symptomen worden. De belangrijkste tekenen van onychomycose zijn onder meer:
- dyschromie - een verandering in de kleur van de nagel naar geel, zwart, groen, grijs of bruin (het type kleur hangt af van het type schimmel);
- onycholyse - scheiding van de nagelplaat van het bed;
- verandering in de dikte van de nagelplaat;
- hapalonychia - een afname van de dikte van de plaat en de verzachting ervan;
- koilonychia - de nagel ziet er hol uit, in de vorm van een theelepel;
- pachyonychia - verdikking van de nagelplaat, nagelhypertrofie;
- onychogryfose - verdikking, verkleuring van de nagelplaat, gebogen in de vorm van een snavel;
- verandering in de dikte van het nagelbed (hyperkeratose - verdikking van het nagelbed);
- veranderingen in het oppervlak van de nagelplaat: putten, groeven, randen;
- veranderingen in de nagelplooien en de omliggende huid (paronychia – ontsteking van de proximale nagelplooi).
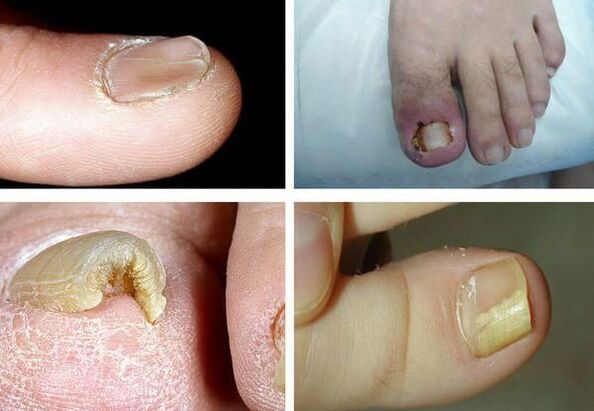
Het is belangrijk op te merken dat geen van de symptomen pathognomonisch is, d. w. z. uniek geschikt voor een specifieke ziekteverwekker. Daarom is het onmogelijk om dit aan de hand van symptomen te bepalen - aanvullende onderzoeken zijn nodig.
Pathogenese van onychomycose (nagelschimmel)
De pathogenese van de ziekte hangt af van hoe de schimmel op de huid en nagels terechtkwam.
Distaal subunguaal type:als de schimmel de huid is binnengedrongen in het gebied van de nagelplooien of het distale gebied, verspreidt de infectie zich via de vrije rand van de nagel in het bed en verder naar de matrix. In eerste instantie verandert de nagelplaat mogelijk niet, maar later, als gevolg van hyperkeratose, beweegt deze geleidelijk weg van het nagelbed en wordt gelig. De nagelplaat kan geleidelijk dikker worden.
Oppervlakte wit type:Als zich witachtige laesies vormen op het oppervlak van de nagel, neemt de schimmel na verloop van tijd de hele nagelplaat over. De nagel wordt dikker, brokkelt af en krijgt een grijsbruine tint. In dit geval worden de matrix en het epitheel van het nagelbed niet aangetast. Er is geen ontsteking van de omliggende huid.
Proximaal subunguaal type:de schimmel kan zich vanuit de huid en periunguale plooien naar de nagelplaat en verder naar de matrix verspreiden en de distale delen van de nagelplaat bereiken. Er verschijnen vlekken op de nagel in het gebied van het gat en het nagelbed, en er vindt loslating van de nagelplaat plaats. Er is geen significante ontsteking van het nagelbed of de matrix.
Totaal dystrofisch type:De gehele nagel is aangetast. De proximale delen van de nagelplooi verdwijnen of worden dikker, zodat de nagelplaat zich niet langer kan vormen of groeien.
Bestaatbiofysisch concept van de pathogenese van onychomycose, waarin staat dat er tijdens de ziekte een confrontatie plaatsvindt tussen twee krachten: de schimmelkolonie die naar de matrix toe groeit, en de natuurlijke groei van de nagel van de matrix naar de distale rand. Daarom is de snelheid van de nagelgroei cruciaal tijdens het beloop van onychomycose: hoe sneller de nagel groeit, hoe eerder de genezing zal plaatsvinden. Misschien verklaart dit de lage prevalentie van de ziekte bij kinderen, omdat hun nagels sneller groeien dan die van volwassenen en ouderen.
Classificatie en ontwikkelingsstadia van onychomycose (nagelschimmel)
Er is de volgende classificatie van onchomycose:
- distale subunguale;
- oppervlakkig wit;
- proximaal subunguaal;
- totaal dystrofisch.
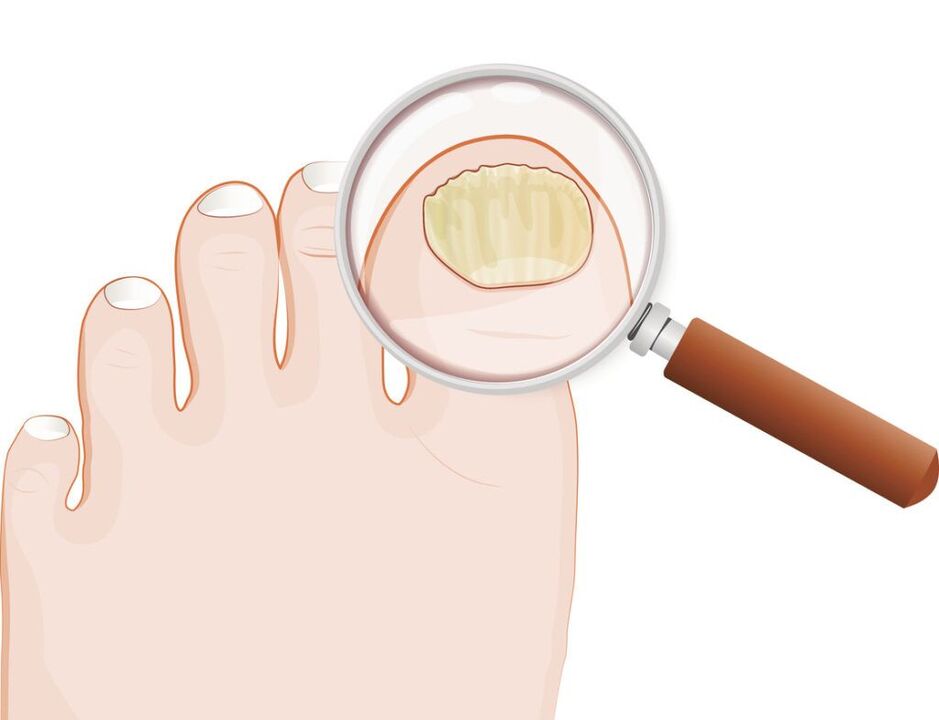
Volgens de classificatie van Arievich (1970):
- normotroof: in de dikte van de nagel zijn strepen van geelachtige en witachtige kleur, maar de vorm van de nagelplaat verandert niet, er is geen subunguale hyperkeratose;
- hypertrofisch:de nagelplaat wordt geel, wordt dikker als gevolg van subunguale hyperkeratose, wordt broos, met gekartelde randen;
- dystrofisch:dunner worden en loslaten van de nagelplaat van het nagelbed vindt plaats met de vorming van holtes.
Complicaties van onychomycose (nagelschimmel)
Langdurige onychomycose verhoogt het risico op ontwikkelingdiabetes voet(vorming van trofische zweren op de benen) engangreenals de patiënt diabetes mellitus of vaatziekten van de onderste ledematen heeft.
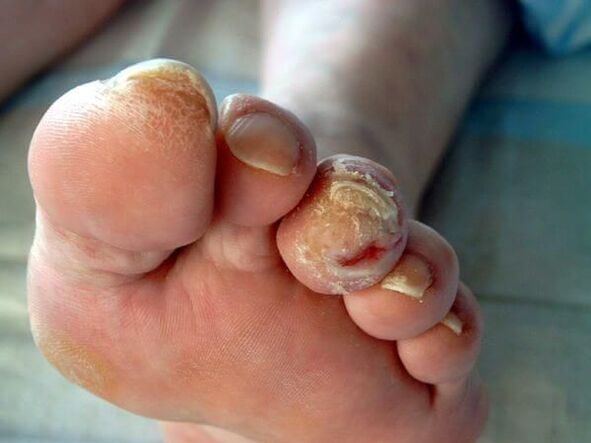
Bij immunosuppressieve aandoeningen (primaire en secundaire immunodeficiënties) kunnen schimmels zich verspreiden naar de huid en inwendige organen en allergische reacties in het lichaam veroorzaken. Dit kan zich manifesteren als huiduitslag en zelfs de ontwikkeling van bronchiale astma.
In een ongecompliceerd beloop veroorzaakt de ziekte symptomen die traditioneel zijn voor de schimmel, en veroorzaakt bij een persoon slechts ernstig ongemak. Maar zonder behandeling kan onychomycose complicaties veroorzaken. Meestal manifesteren ze zich in de toevoeging van een bacteriële infectie.
Soms is onychomycose zeer acuut, met het verschijnen van blaren, zweren en treurplekken op de huid naast de nagel. In ernstige gevallen neemt de ziekte een gegeneraliseerde vorm aan. Dit betekent dat nagelschimmel zich verspreidt naar interne organen en systemen, en dan heeft de patiënt een spoedopname in het ziekenhuis nodig.
Diagnose van onychomycose (nagelschimmel)
Voordat we de methoden voor het diagnosticeren van onychomycose onderzoeken, is het noodzakelijk om uit te leggen hoe je op de juiste manier materiaal verzamelt voor onderzoek (de patiënt doet dit zelfstandig of bereidt de nagels voor vóór de diagnose). Voordat materiaal voor onderzoek wordt verzameld, is het noodzakelijk om de nagelplaat te behandelen met 70% alcohol om besmetting met andere bacteriën te voorkomen.
De methode voor het verzamelen van materiaal varieert afhankelijk van de vorm van onychomycose:
- oppervlakte vorm- maak een schraapsel van de nagelplaat;
- distale vorm- zowel een afkrabsel van het nagelbed als een stukje van de nagelplaat zijn noodzakelijk;
- proximale subunguale vorm- het materiaal wordt verzameld met een boor, of er wordt een nagelbiopsie uitgevoerd, of er wordt een schraping van het nagelbed uitgevoerd.
De snelste methode voor het identificeren van pathologische schimmels in de nagel ismicroscopie. Techniek: het onderzochte materiaal wordt behandeld met een alkalische oplossing om de keratine op te lossen. Om de paddestoeldraden beter zichtbaar te maken, wordt er inkt aan de alkali toegevoegd. Vervolgens wordt het resulterende preparaat onder een microscoop bestudeerd.
Deze onderzoeksmethode is de snelste en meest objectieve. De gevoeligheid bedraagt maximaal 80%. De nadelen van de methode zijn onder meer dat het bij gebruik onmogelijk is om het type ziekteverwekker te bepalen.
Bacteriologische cultuur: is een aanvullende methode voor het diagnosticeren van onychomycose. Het materiaal wordt op een speciaal medium gezaaid en het resultaat wordt na 2-3 weken onder een microscoop geïnterpreteerd. Met deze methode kunt u het type ziekteverwekker bepalen - dit helpt bij het bepalen van behandelingstactieken en bij het selecteren van medicijnen op basis van gevoeligheid. Maar het nadeel van het onderzoek is dat het veel tijd kost en dat de gevoeligheid slechts 30-50% bedraagt.
Biopsie: Met behulp van een scalpel en onder narcose worden de nagel en het nagelbed afgesneden. Het materiaal wordt ondergedompeld in een formaldehyde-oplossing en voor histologisch onderzoek naar het laboratorium gestuurd. De voordelen van deze methode zijn dat deze zeer gevoelig is en u de aanwezigheid van een pathologische schimmel in het materiaal kunt vaststellen.
Nadelen: het is onmogelijk om de ziekteverwekker te identificeren en de levensvatbaarheid van micro-organismen vast te stellen, de methode is duur en arbeidsintensief.
Gendiagnostiek: moleculair biologische onderzoeksmethode (PCR). Dit is een van de nieuwe en zeer gevoelige methoden voor het diagnosticeren van onychomycose: het helpt bij het detecteren van het DNA van de veroorzaker van de ziekte. In ons land wordt aanbevolen om dit soort diagnostiek te introduceren in medische instellingen die over PCR-laboratoria beschikken, maar op dit moment zijn de introductie van testsystemen voor het identificeren van dermatofyten en schimmels alleen in laboratoria gepland. Met deze methode kunt u het type ziekteverwekker bepalen en de gevoeligheid ervan varieert van 80-90%. Nadelen: hoge kosten, ontoegankelijkheid, gebrek aan technologische standaarden en complexiteit van de implementatie.
Artsen introduceren steeds vaker in de praktijkdermatoscopie. Met deze methode kunt u veranderingen in de kleur en structuur van de nagel evalueren, evenals de toestand van de omliggende structuren. Dermatoscopisch onderzoek maakt een nauwkeurigere beoordeling mogelijk van de diepte van de schade aan de nagelplaat en een correctere berekening van de onychomycose-ernstindex (KIOTOS).
Allereerst wordt de patiënt voor microscopie gestuurd, waardoor de aanwezigheid van de ziekteverwekker kan worden geïdentificeerd. In de toekomst is het noodzakelijk om het type te bepalen om de juiste behandeling voor teennagelschimmel te selecteren. Bij JSC "Medicine" (kliniek van academicus Roitberg) in het centrum van Moskou worden de meest moderne en wijdverspreide methoden voor het diagnosticeren van onychomycose toegepast:
- cultureel onderzoek van een biologisch monster van aangetast weefsel. Om dit te doen, wordt het in een kunstmatig voedingsmedium geplaatst, waar de ziekteverwekker wordt gekweekt om het type ervan te bepalen;
- polymerasekettingreactie (PCR) -methode om pathogeen-DNA te detecteren in een monster van aangetast weefsel.
Wanneer moet u een arts raadplegen?
Velen die met onychomycose te maken hebben gehad, weten dat de ziekte zich langzaam ontwikkelt en ongelooflijk moeilijk te behandelen is. Daarom is het erg belangrijk om een arts te raadplegen wanneer de eerste tekenen van de ziekte verschijnen. Een dermatoloog behandelt onychomycose van nagels in onze kliniek in het centrum van Moskou. De specialist verleent deskundige hulp en begeleidt u tot volledig herstel.
Voorbereiden op een bezoek aan de dokter
Voordat u een dermatoloog bezoekt, is het belangrijk om de aangetaste delen van de nagels met niets te behandelen, d. w. z. gebruik geen medicijnen, waaronder jodium en briljant groen. Het is ook noodzakelijk om het gebruik van crèmes en zalven tegen schimmels te vermijden. Op uw afspraak moet u alle eerder afgenomen tests afleggen, ook die voor andere ziekten. Aangetaste nagels mogen 3-4 dagen vóór het consult niet worden geknipt.
Behandeling van onychomycose (nagelschimmel)
Er zijn verschillende soorten behandelingen voor onychomycose:
- Lokale therapie.
- Systemische therapie.
- Combinatietherapie.
- Corrigerende therapie.
Lokale therapieomvat het aanbrengen van medicijnen op de nagelplaat en nagelplooien. Indicaties voor lokale therapie:
- Beperkte vorm van beschadiging van de nagelplaat (volgens KIOTOS).
- Er zijn contra-indicaties voor het voorschrijven van systemische geneesmiddelen: overgevoeligheid, leverziekte, nierdisfunctie, zwangerschap, borstvoeding.
De voordelen van deze therapie zijn dat hoge concentraties van het therapeutische middel op het oppervlak van de nagel worden gevormd, dat niet in de bloedbaan doordringt. Er zijn geen bijwerkingen van het gebruik van antischimmelmiddelen - misselijkheid, verlies van eetlust, buikpijn. Het nadeel van de methode is dat de geneeskrachtige stof niet altijd het leefgebied van de ziekteverwekker bereikt, vooral als de schimmels zich in het nagelbed of de matrix bevinden. Dit kan op zijn beurt leiden tot falen van de behandeling. Dit type behandeling is zeer arbeidsintensief, omdat het vóór het aanbrengen van het medicijn noodzakelijk is om het aangetaste deel van de nagel te verwijderen.
Methoden voor het verwijderen van aangetaste nagels:
- Mechanische verwijdering met vijlen, tangen of een boormachine.
- Gebruik van keratolytische pleisters. Voordat een keratolytische pleister wordt aangebracht, wordt de huid rond de nagel afgedicht met een pleister, daarop wordt een pleistermassa (ureum met salicylzuur) aangebracht en afgedicht met een hechtpleister. De gipsmassa wordt elke 2-3 dagen vervangen. Na elke verwijdering wordt het aangetaste deel van de nagel mechanisch verwijderd.
- Chirurgisch. Deze operatie is zeer pijnlijk en traumatisch, omdat bij het verwijderen van de nagelplaat de groeizone kan worden beschadigd, wat leidt tot hergroei van misvormde nagels.
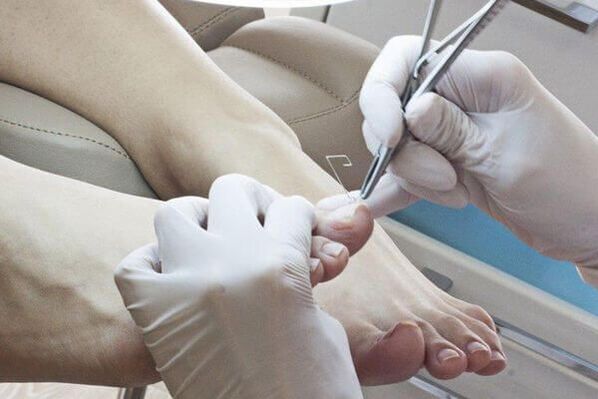
Lokale antischimmelmiddelen worden gebruikt na het verwijderen van de aangetaste nagelplaat.Antimycoticaonderscheiden naar plaats van toepassing:
- aangebracht op de nagel: vernissen;
- toegepast op rollen: crèmes, zalven, oplossingen.
Het meest bestudeerde medicijn voor lokaal gebruik is1% naftifine-oplossing, dat een bewijsbasis heeft voor de effectiviteit van de behandeling op basis van een Cochrane-meta-analyse. Dit product is op waterbasis, wat een betere penetratie van de antischimmelstof in het getroffen gebied vergemakkelijkt. Vernissen, waarvan de actieve ingrediënten ciclopirox en amorolfine zijn, hebben een gedehydrateerde basis, waardoor de penetratie van het medicijn in de diepe lagen wordt verminderd. Daarom beschouwen dermatologen het gebruik van vernissen als onbevredigend en geven ze steeds meer de voorkeur aan producten op waterbasis.
Om resultaten te behalen met lokale therapie is het noodzakelijk om het behandelingsregime te volgen; het is belangrijk dat de patiënt verantwoordelijk, consistent en geduldig is. De duur van de behandeling kan maximaal 12 maanden bedragen.
Systemische therapiezorgt ervoor dat het antischimmelmedicijn de bloedbaan kan binnendringen naar de plaats van de laesie, zelfs als het nagelbed en de matrix zijn aangetast. Een hoge concentratie van het medicijn blijft na het einde van het gebruik nog lange tijd in het getroffen gebied achter. De nadelen van dit type behandeling houden verband met het risico op bijwerkingen en toxische effecten.
Indicaties voor systemische therapie:
- Veel voorkomende vormen van schade aan de nagelplaat.
- Gebrek aan effect van lokale therapie (dat wil zeggen, na zes maanden behandeling voor onychomycose aan de handen en 9-12 maanden behandeling voor onychomycose aan de voeten, groeiden gezonde nagels niet terug).
Om de behandelingstactieken te bepalen, wordt gebruik gemaakt van KIOTOS (Clinical Index for Assessing the Severity of Onychomycosis by Sergeev), voorgesteld door A. Yu. Sergeev in 1999. Het wordt in verschillende landen over de hele wereld als therapeutische standaard gebruikt.
Medicijnenvoor de behandeling van onychomycose kan als volgt worden geclassificeerd:
- antimycotica - hebben een antischimmeleffect;
- antiseptica - hebben zowel antischimmel- als antibacteriële effecten. Ze worden zelden gebruikt, alleen als er geen andere antischimmelmiddelen zijn;
- multicomponent - naast het antischimmelmiddel bevatten ze ook andere medicijnen, zoals ontstekingsremmende medicijnen.
Receptregimes:
- standaard - dagelijks medicijnen innemen tijdens de voorgeschreven behandelingsperiode;
- verkort - de behandelingsperiode wordt verkort, kan in normale doses worden uitgevoerd of worden verlengd;
- intermitterend - de behandeling wordt voorgeschreven in verschillende korte kuren, de intervallen tussen de kuren zijn gelijk aan de duur van de kuren;
- pulstherapie - de behandeling wordt voorgeschreven in meerdere korte kuren, de intervallen tussen de kuren zijn langer dan de duur van de kuren.
Antischimmelmiddelen zijn onderverdeeld volgens de werkzame stof:
- triazolen;
- allylaminen;
- anderen (geneesmiddelen van de derde generatie).
Momenteel gebruikt voor systemische therapiealleen medicijnen van de derde generatie.
Met combinatietherapielokale en systemische behandeling worden gelijktijdig uitgevoerd. Combinatietherapie wordt gebruikt wanneer het nodig is om de effectiviteit van systemische therapie te vergroten en de behandeltijd te verkorten.
Corrigerende therapie(behandeling van bijkomende ziekten): om een behandelingsregime te selecteren, is het noodzakelijk om de algemene somatische toestand van het lichaam te beoordelen. Ziekten zoals stoornissen in de bloedsomloop in de ledematen kunnen de toegang van het antischimmelmiddel tot de laesie verminderen. Daarom worden medicijnen voorgeschreven die het weefseltrofisme verbeteren.
Vanwege het toxische effect van systemische antischimmelmiddelen is het noodzakelijk leverziekte uit te sluiten en, indien nodig, hepatoprotectors voor te schrijven.
Huismiddeltjes
Voordat u huismiddeltjes gebruikt, moet u uw arts raadplegen. Met zijn toestemming kunt u de volgende recepten gebruiken:
- jodium. Voor gebruik moeten de voeten worden gestoomd, gewassen met wasmiddel en vervolgens moeten de aangetaste delen van de nagelplaten worden verwijderd. Behandel vervolgens de nagels en de huid tussen de vingers met jodium, laat ze 20-30 minuten in een bad met frisdrankoplossing weken en droog ze grondig af;
- azijn. Neem voor 3 liter water 1 eetl. appelazijn en voeg een beetje kaliumpermanganaat toe. Laat uw voeten 20-30 minuten in het bad weken en droog ze daarna grondig af;
- waterstof peroxide. Nadat u uw voeten grondig hebt gestoomd, verwijdert u de aangetaste delen van de nagelplaten. Leg wattenschijfjes gedrenkt in waterstofperoxide erop, wikkel ze in een verband en laat een half uur staan.
Mythen en gevaarlijke misvattingen bij de behandeling van nagelschimmel
Een van de belangrijkste en gevaarlijkste mythen is dat nagelschimmel niet als een ernstige ziekte wordt beschouwd. In feite kan onychomycose, naarmate het vordert, tot ernstige gevolgen leiden, waaronder vervorming en volledige afstoting van de nagels uit het nagelbed.
Bovendien vormt een besmette persoon een dagelijks gevaar voor dierbaren, omdat ze in de buurt ook het risico lopen ziek te worden. Daarom is het belangrijk om te weten hoe je nagelschimmel op tijd kunt genezen.
Voorspelling. Preventie
Hoe eerder een patiënt een arts raadpleegt met tekenen van een schimmelnagelinfectie, hoe sneller de ziekte kan worden genezen en de nagelplaat kan worden hersteld. Bij langdurige processen waarbij de hele nagel betrokken is, kan de behandeling van onychomycose lang duren, maar als alle aanbevelingen worden opgevolgd, treedt vaak herstel op. Als er contra-indicaties zijn voor systemische therapie, is een langdurige onderhoudsbehandeling met lokale medicijnen noodzakelijk.
Ter preventieHet is noodzakelijk om de regels voor persoonlijke hygiëne in acht te nemen en de mogelijkheid van herinfectie te verminderen:
- probeer comfortabele schoenen van hoge kwaliteit te dragen (om overmatig zweten van de voeten te voorkomen);
- Het wordt aanbevolen om sokken en panty's dagelijks te vervangen;
- gebruik alleen individuele schoenen. Voor degenen die een behandeling voor onychomycose ondergaan, moeten schoenen worden behandeld aan het begin van de behandeling, minstens één keer per maand gedurende de gehele behandelingsperiode en na voltooiing ervan;
- gebruik indien nodig anti-transpiranten voor de voeten;
- gebruik een individuele nagelverzorgingsset (schaar, vijlen);
- gebruik voor en na het bezoeken van openbare plaatsen (zwembad, badhuis, sportschool) antischimmelmiddelen van buitenaf (sprays, crèmes en potloden);
- de bron van een schimmelinfectie in het gezin identificeren en tegelijkertijd worden behandeld.
Het wordt aanbevolen om periodiek een antischimmelbehandeling uit te voeren van persoonlijke bezittingen, schoenen, badkuipen, vloeren en vloerkleden. Voor deze doeleinden kunt u een 40% azijnzuuroplossing, een 1% alcoholoplossing van chloorhexidine (voorgeschreven door een arts) en desinfectieoplossingen gebruiken. Linnen kan gedurende 20-30 minuten worden gekookt in een 1-2% zeep-soda-oplossing en op maximale temperatuur worden gestreken.






















